
紹介を受けた専門施設では、難治性の再評価とともに、外科的治療に対する患者さん本人やご家族の理解度や協力度を評価します。同時に専門的な術前検査を進めますが、その基本はてんかん原性領域の部位と拡がりの診断です。必要があれば頭蓋内電極留置による慢性皮質脳波記録や、術中皮質脳波記録を行います。外科的治療には以下に記すようにいくつかの手法があり、これらの中から単独でまたは複数を組み合わせて手術を行います。個々の患者さんのてんかん原性領域の部位と拡がりを徹底的に検討した上で、最適な術式を選択し、手術治療により後遺症なく、発作の消失や減少が得られる可能性があれば、外科的治療が可能と判断されます。
画像診断で器質的病変が確認された場合、脳波異常(間歇期、発作起始)の部位、発作型から推察される部位が一致すれば外科的病巣切除の適応となる。病巣そのものにてんかん原性がある場合(皮質形成異常など)、病巣周囲のグリオーシスがてんかん原性を有する場合(脳腫瘍、血管奇形、外傷、瘢痕回など)、病巣が周囲大脳皮質を刺激して発作の原因となっている場合(脳腫瘍、血管奇形など)がある。Gangliogliomaやdysembryoplastic neuroepithelial tumorなどの先天性腫瘍では腫瘍の周囲に皮質形成異常を伴う場合が多い。病巣の境界が明瞭でも、切除後に周囲から皮質脳波を記録して、てんかん原性領域の残存があれば切除や軟膜下皮質多切を行う必要がある。
皮質形成異常ではMRI所見は軽微で皮髄境界のわずかな不明瞭のみが所見であることが多い。通常T1強調画像の情報は少なく、T2強調画像やFLAIR画像の注意深い読影が必要である。皮質形成異常のてんかん原性領域は、MRI上の異常部位よりも広汎に拡がっていることが多いが、SPECT, PETや複数回の頭皮脳波所見から適切な開頭範囲を決めた上で、留置電極や術中皮質脳波を用いててんかん原性領域を同定することにより対処できる。
結節性硬化症で複数の皮質結節を有する場合でも、難治性発作の原因となっている皮質結節は限られたものであることがある。脳波など機能検査によりてんかん原性を有する皮質結節を絞り込むことができれば、これを切除することにより良好な結果が得られる。同じ母斑症でもSturge-Weber症候群に伴うてんかんの経過は様々で、結節性硬化症よりも難治化する率は高くないが、発作頻度が高い場合には精神遅滞の原因となりうる。脳軟膜血管腫やてんかん原性領域の拡がりにより半球切除または病巣切除が行われる。
画像診断で器質的病変が認められないが、頭皮脳波や頭蓋内電極記録により、特定領域にてんかん原性の存在が同定された場合に皮質焦点切除が適応となる。術中皮質脳波記録により焦点となっている脳回を同定し、脳回単位で切除を行う。脳波を中心とした機能的検査法による焦点診断と、患者・家族からの聴き取りやビデオ記録による発作型の解析から類推される焦点領域が合致していれば基本的に手術適応となりうる。しかし、器質的病変が存在しない場合には、しばしば焦点が広範囲に分散していることが多く、局在診断には徹底的な術前検査が要求される。頭蓋内留置電極による慢性記録は、他の機能的検査法に比べ空間分解能が非常に高く焦点診断における有用性は大きいが、逆に電極を留置した時点でselection biasがかかっており、また記録できる領域も小さいので、時としてmisguidingとなり得る。手術の適応判断や焦点診断では、むしろ発作型の詳細な検討や、徹底的な非侵襲的検査、特に頻回の頭皮脳波が決め手となることも多い。
てんかん焦点が、運動野や言語野などのeloquent areaに存在し皮質切除により日常生活に支障をもたらすような神経脱落症状の出現が予想される場合には、軟膜下皮質多切 (MST) の適応となる。また、前頭葉てんかんでしばしばみられるように広範囲の焦点に対しても、有用である。皮質焦点に対する外科的治療の適応は、MSTの導入により大きく拡がったと言える。少なくとも脳表の脳回に対しては、そのeloquencyによる適応の垣根は格段に低くなった。大脳間裂面やシルビウス裂弁蓋の深部に存在する皮質焦点に対しては、垂直方向のMSTを加えることにより処置しうるが、脳表のMSTに比べると不十分になりやすい。運動野の下肢領域、優位半球の前頭葉側頭葉弁蓋部、一次視覚野やその周囲の連合野などがこれに相当する。
焦点の分布によっては、開頭範囲やアプローチの角度の問題から一回の手術では対処しきれないことがある。このような場合でも複数回手術を計画することにより治療可能だが、通常は初回手術から6ヶ月〜1年の間経過をみて、発作型や脳波に変化がないかどうか再評価が必要である。
難治性側頭葉てんかんは今日、外科的治療の最も良い適応とされ、また最も多く手術が行われている。その背景には、
などの特徴が挙げられる。外側型側頭葉てんかん(または新皮質型側頭葉てんかん)に対しては他の脳葉と同様、焦点切除や病巣切除が行われるが、内側型側頭葉てんかんでは側頭葉内側構造の切除により高率に治瘉が期待できるために別に一項を設ける。
側頭葉内側焦点に特徴的な発作症候、脳波異常、MRI所見を(表3、図1)に列挙するが、これらの所見が典型的で左右側方性が一致すれば、頭蓋内電極留置などの侵襲的検査を行わずに側頭葉切除を施行しても、80% 以上で発作消失という良好な結果が得られる。これは頭蓋内留置電極による侵襲的検査を行ってから手術した場合と差のない成績で、上記のような条件をクリアした場合には、非侵襲的検査のみで治療的手術が可能である。
一方、非侵襲的検査の結果が非典型的な場合には、頭蓋内電極留置(図2)を行い、長時間皮質脳波記録により発作間歇期および発作起始時の脳波所見を解析する。両側性側頭葉てんかんは、狭義には両側から独立して発作起始がある場合と定義され、一概に外科的治療の除外項目とはならないが、手術成績は片側典型例に比べて劣るので、その適応決定には高度の判断力と経験が要求される。各側からの発作頻度の差、間歇期脳波異常の程度、海馬萎縮の有無、優位半球の側方性などを総合的に考慮する必要がある。
頭皮脳波異常が一側性でも海馬萎縮がなければやはり頭蓋内電極留置が必要である。蝶形骨電極を用いても頭皮脳波のみによる側方性診断には誤差が含まれる。蝶形骨電極で前側頭パターンの脳波異常を呈していても、焦点は海馬ではなく側頭葉前底部皮質であることが稀にある。萎縮のない優位半球側海馬の切除では言語性記銘力の低下を覚悟しなければならないが、海馬を温存した切除により術後の機能低下を最小限にくい止められる可能性があるからである。
側頭葉内側焦点の切除には脳表から深部構造へのアプローチ経路によりいくつかの術式がある。現在までのところ、発作抑制の成績および術後の高次脳機能のついて術式による明らかな差はない。
 |
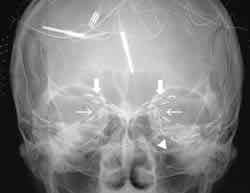 |
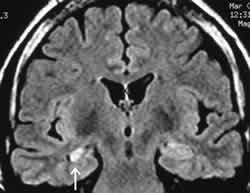
| 図1. FLAIR撮像法による典型的な一側性海馬硬化症のMRI冠状断像。右海馬頭部は対側に比べて萎縮し、高信号を呈している(矢印)。 | 図2. 頭蓋内電極の頭部単純写真。両側前頭葉眼窩面(太矢印)、両側側頭葉内側面〜底面(細矢印)、左側頭葉前部底面(矢頭)の脳表面に硬膜下電極が留置されている。 |
| 典型的所見 | 非典型的所見 | |
|---|---|---|
発作症候 |
○上腹部不快感、恐怖感などの前兆 ○動作停止、一点凝視で開始 ○口部自動症、衣服まさぐり等の自動症 ○手指自動症は同側焦点、 四肢緊張異常肢位は対側焦点に多い ○発作の記憶を欠く ○発作後昏迷状態、緩徐な意識回復 ○発作頻度は週、月の単位 |
○視覚性・聴覚性の前兆 →外側側頭葉焦点 ○体軸性の自動症 →前頭葉焦点 ○発作後急激な意識回復 →前頭葉焦点 ○日単位の発作頻度 →前頭葉焦点 |
脳波 |
○蝶形骨誘導が最大の前側頭パターンで 一側性の突発性異常波 ○発作起始は同パターンの 漸増性律動性θ波で開始 |
○両側性のてんかん性異常波 →両側性側頭葉焦点 ○中側頭部や後側頭部が最大の異常波 →外側側頭葉焦点 |
MRI |
○一側の海馬萎縮、T2高信号 (冠状断FLAIR撮像が有用) |
○海馬体積に左右差なし |
脳梁は、全般性のてんかん発作の伝搬経路として重要な役割を有し、短時間で対側へ伝搬する異常波や、全般性の両側同期性棘徐波の主要な経路と考えられている。脳梁離断により、二次性全般化発作、全般性強直間代発作、全般性強直発作、非定型欠神発作などの発作頻度や発作重症度の減少効果が得られるが、特に良好な適応は転倒発作である。
転倒発作の本態は、強直発作、脱力発作、ミオクローヌス発作など様々だが、部分発作における崩れ落ちるような転倒と異なり、瞬間的に激しく転倒するので患者は生傷が絶えない。発達遅滞により立位保持が障害されている患者でも、坐位から頭部を激しく前屈させてテーブルに額を打ちつけるような発作も含まれる。転倒発作の患者は他の複数の発作型を併せ持つことが多いが、最も高頻度で生活上の支障となる発作は転倒発作であり、本人のみならず家族にとっても負担が大きい。このような発作に、脳波検査で広汎な両側同期性の突発性異常波が認められれば最も良い手術適応となる。
転倒発作に対する効果は初期の部分脳梁離断の報告では50-80%の症例で改善が得られたというが、全脳梁離断では90% 以上の症例で転倒発作が殆ど消失する。部分脳梁離断でも有効とする報告もあるが、特に小児では6ヶ月以内に発作の再発をみることが多く、長期的効果は全脳梁離断の方が明らかに高い。全脳梁離断では、発語減少、構音障害、失行などの症状が出現しうるが、思春期前の小児ではこれらの症状は出現しにくい。むしろ、多動の消失、認知機能の上昇など大脳機能の改善を認めることが多く、更に広汎な両側同期性脳波異常が大脳発達に与える悪影響を考慮すると、小児患者では脳梁離断により得られる利益が大きく、家族の総合的な満足度も非常に高い。
もともとは悪性脳腫瘍に対して導入された手術法であるが、片側大脳の広汎な焦点を有するてんかん発作に対して強力な発作抑制効果を発揮する。文字通りの半球切除hemipherectomyが行われることは今日では少なく、脳実質切除を少なくした機能的半球切除や線維離断を主とした半球離断hemispherotomyなどの術式が用いられる。
Hemiconvulsion-hemiplegia-epilepsy syndrome, Sturge-Weber syndrome, Rasmussen脳炎、片側巨脳症、片側大脳半球の広汎な皮質形成障害の他、外傷や血管障害による片側大脳の広汎な瘢痕回に伴う難治性てんかんが適応となる。患側半球の機能が廃絶している場合には適応判断に迷うことは少ない。対側の片麻痺と同名半盲、言語・記憶機能の健側支配を確認すれば良い。なお、運動機能については手指の巧緻運動を除いて健側脳からの同側支配が既に確立していることが多く、その場合、下肢は跛行ながら歩行可能で、肩関節はほぼ水平まで挙上することができる。患側半球の機能が廃絶していれば術後に新たな神経脱落症状が出現したり、既存の症状が悪化したりすることはない。
相対的適応として症例ごとに慎重な適応判断が必要なのは、患側半球に何らかの残存機能がある場合と、健側半球にもてんかん原性がある場合である。半盲がない症例では、発作によるdisabilityが高ければ、視野障害の出現を許容せざるを得ないこともあり、一般に除外項目とはみなされない。乳幼児の運動機能は、術後に健側脳からの同側支配の進展がある程度期待できるが、形成異常などで既に発達早期から健側支配が確立している例に比べると劣るようである。言語機能については側方性の確立は遅いので、乳幼児では問題になることは少ない。健側から独立したてんかん性異常波が出現する場合は発作抑制・精神運動発達とも手術成績がやや劣る。片側巨脳症に多い。ただし、このような場合でも術後発作が完全に消失することもあり、脳波のみで手術適応を完全に決定することはできない。また、広汎な皮質形成異常や片側巨脳症の乳幼児で発作重積状態に陥った場合には、準救急手術として半球切除が行われることもある。
VNSは、2010年に保険適用となった、てんかんに対する緩和的外科治療である。根治的な治療ではないが、侵襲性の低さや適応の広さから、近年国内でも急速に普及してきている。部分てんかん・全般てんかん、小児・成人を問わず行うことが可能である。焦点不明、広範焦点、多焦点、てんかん焦点切除後の発作残存、その他諸々の理由で開頭手術が困難なケースに対して有効な治療法である。ただし、明らかに根治可能なてんかん焦点が同定されている場合には、開頭手術が優先される。埋込手術においては、左の頚部と腋窩前方に小切開を行い、頚部の迷走神経に電極を巻き付け、前胸部に4cm程の刺激装置(パルスジェネレータ)を埋め込む。開頭手術ではないので手術時間は短く(1〜1.5時間)、術後の回復も早いという利点がある(入院期間は3日)。平均すると、約60%の患者さんで発作が半分以下に減る効果が得られる。特に前兆を伴うような二次性全般化発作に顕著な効果を示し、QOLの改善に大きく貢献する。発作抑制効果には即効性はないが、埋め込みから1〜2年かけて効果が現れ、それが長期的に維持されていく。発作頻度の減少以外にも、発作症状が軽くなり、発作後の回復が早くなる。迷走神経への刺激は、予め設定しておいた一定の時間(数分)毎に行われる。これに加えて付属のマグネットを使用することで、任意のタイミングで刺激を出すことができるため、1回毎の発作に対して対処することも可能である。外来の度に少しずつ設定を変更していき、最適な条件に設定していく。設定条件は、電流の強さ、周波数、刺激時間などいくつかの項目がある。経過中に嗄声、咳嗽、頚部の違和感が見られることがあるが、時間を置くことで和らいでいき、日常生活に支障が出ることはほとんどない。刺激条件やマグネットの使用状況にもよるが、ジェネレータのバッテリーは3-5年で使い切ることが多く、その度に交換が必要となる。脳梁離断同様、発作減少以外の附随的な効果として、情緒の安定化や認知機能の改善効果がある。